hausarztzentrierte Versorgung (Gatekeeping)
Übersicht
zuletzt besuchte Definitionen...
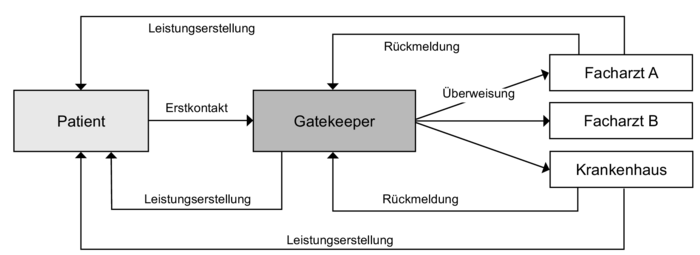
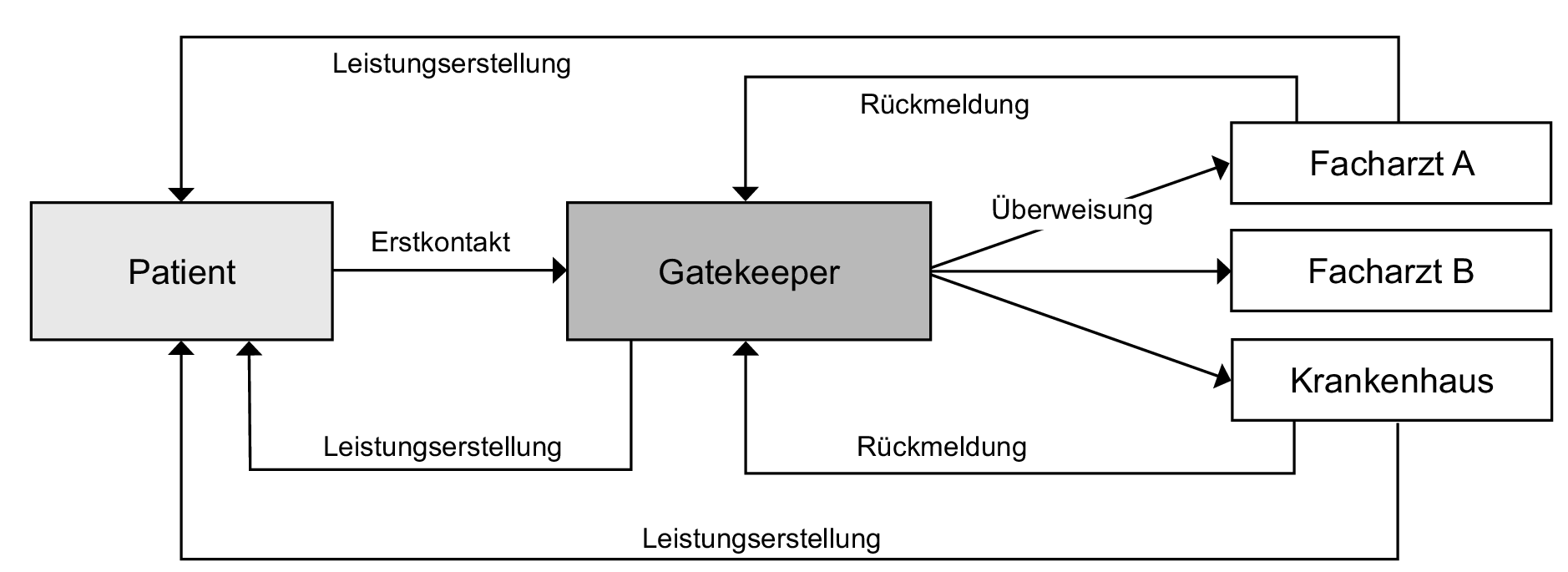
1. Begriff: Hausarztzentrierte Versorgung (Gatekeeping) ist ein bedeutendes Instrument von Managed Care bzw. integrierter Versorgung und umfasst die gezielte Leistungssteuerung durch einen bes. qualifizierten Arzt. Der Arzt (v.a. Allgemeinmediziner, niedergelassene Internisten oder Gynäkologen sind hier geeignet; im Folgenden als Hausarzt bezeichnet) ist im Krankheitsfall die erste Anlaufstelle für den Patienten und übernimmt eine Art Lotsenfunktion (Gatekeeper) entlang der Versorgungskette.
2. Merkmale: Die hausarztzentrierte Versorgung gewinnt im europäischen Raum zunehmend an Bedeutung. Insbesondere in Großbritannien, den Niederlanden und der Schweiz wird das Konzept flächendeckend eingesetzt. Im Zuge des GKV-Gesundheitsmodernisierungsgesetzes von 2004 wurde in Deutschland den gesetzlichen Krankenkassen auferlegt, Hausarztmodelle gemäß § 73b SGB V anzubieten. Die Einschreibung eines Versicherten in einen solchen Tarif ist freiwillig. Mit Vertragsabschluss verpflichtet sich der Versicherte aber für mind. ein Jahr im Krankheitsfall einen festgelegten Hausarzt - mit Ausnahme von Augen- und Frauenarztkonsultationen - zuerst aufzusuchen, da dieser alle weiteren Behandlungsmaßnahmen entweder selbst erbringt oder entsprechende Facharztbesuche und stationäre Aufenthalte koordiniert (Abb. - Gatekeeping-System). Der Hausarzt darf nur aus wichtigem Grund gewechselt werden. Näheres zur Ausgestaltung des Tarifs, insbesondere zur Bindung an den gewählten Hausarzt, zu weiteren Ausnahmen vom Überweisungsgebot und zu den Folgen bei Pflichtverstößen der Versicherten, regeln die Krankenkassen in ihren Satzungen.
3. Formen: Grundsätzlich ist zwischen zwei Formen des Gatekeepings zu unterschieden: a) capitated Gatekeeper: Der Hausarzt erhält je eingeschriebenen Versicherten eine Kopfpauschale für sämtliche durch ihn selbst erbrachte, aber auch durch ihn verordnete Leistungen. Das finanzielle Risiko wird dadurch vom Leistungsfinanzier auf den Hausarzt übertragen. Desto kleiner aber der Patientenpool eines Arztes, umso geringer die Wahrscheinlichkeit einer Normalverteilung. Daher sind in der Praxis meist zwei abgeschwächte Formen des capitated Gatekeepers anzutreffen. So können zum einen je Risko-Pool Maxima für eingeschriebene Versicherte vereinbart werden. Über das jeweilige Maximum hinaus, fällt das finanzielle Risiko aus dem Verantwortungsbereich des Gatekeepers heraus. Eine andere Möglichkeit ist, die finanzielle Risikodelegation nur auf die vom Gatekeeper erbrachten Leistungen zu beschränken.
b) Einfacher Gatekeeper: in diesem Fall übernimmt der Hausarzt nur eine Art Lotsenfunktion entlang der Versorgungskette. Es werden sämtliche Einzelleistungen vergütet, wodurch das finanzielle Risiko beim Leistungsfinanzier liegt.
4. Stärken: Auch in dieses Instrument von Managed Care werden große Erwartungen gelegt, Effizienz- und Qualitätspotenziale mobilisieren zu können. Durch die Koordination des Hausarztes von der Erstanamnese über Überweisungen zu Fachärzten bzw. Einweisungen ins Krankenhaus soll eine effiziente und qualitativ hochwertige Behandlung sichergestellt werden. Überflüssige und unnötig teure (Doppel-)Untersuchungen sollen vermieden werden. Der Hausarzt kann in diesem Zusammenhang als eine Art Clearingstelle und Disease Manager (vgl. Disease Management) gesehen werden, durch den der gesamte Behandlungsprozess des Patienten ganzheitlich koordiniert wird. Hierdurch können nicht nur Kosteneinsparungen realisiert werden, gleichzeitig fördert die gezielte Leistungssteuerung über die Schnittstellen einzelner Leistungssektoren hinaus eine ganzheitliche, qualitativ hochwertige Versorgung. Insbesondere im Fall einer zumindest partiell finanziellen Risikodelegation an den Hausarzt hat dieser ein bes. Interesse an der Genesung seines Patienten. Präventionsmaßnahmen gewinnen hierbei an völlig neuer Bedeutung. Des Weiteren dürften Fachärzte einen verstärkten Anreiz haben, langfristig gute Qualität zu erbringen, da deren Vergütung indirekt durch das Über- und Einweisungsverhalten des Hausarztes bestimmt wird.
5. Schwächen: Kosten- und Qualitätspotenziale sind aber nicht per se durch das Konzept zu erreichen. An die Gatekeeper sind bes. Anforderungen, v.a. geeignete Managementfähigkeiten, zu stellen die über die medizinischen Ausbildungsinhalte hinausgehen. Auf medizinischer Ebene wird oft die Kompetenz eines Allgemeinmediziners infrage gestellt, das gesamte Leistungsspektrum einer Behandlung hinreichend erfassen zu können. U.U. können durch Fehldiagnosen oder verspätete Über- und Einweisungen sogar unnötige Zusatzkosten entstehen, die nicht zuletzt ein Risiko für die Gesundheit des Patienten darstellen. Wird der Hausarzt zudem nach Kopfpauschalen vergütet, sollte das Morbiditätsrisiko eines jeden Patienten ausreichend berücksichtigt sein, um potenzieller Risikoselektion durch den Hausarzt vorwegzugreifen. Weitere Maßnahmen für eine qualitative und effiziente Betreuung im Rahmen der hausarztzentrierten Versorgung umfassen Regelungen zur Aufnahmepflicht eines Hausarztes jeglicher Patienten (Kontrahierungszwang) und umfassende Qualitätsmaßnahmen, wie sie z.B. in Deutschland gemäß § 73b SGB V festgelegt sind. Aber auch auf Patientenseite wird das Konzept kritisch betrachtet. Auch wenn der Aspekt der Arztwahlfreiheit eher den Aspekt der Möglichkeit betrifft, als dass ein Arztwechsel tatsächlich in Anspruch genommen wird, wirkt die Einschränkung selbiger nicht unerheblich auf die Entscheidung der Versicherten für eine Einschreibung in Hausarztmodelle. Ein Patient kann auch ohne die Einschreibung in ein Hausarztmodell sich auf einen Hausarzt festlegen. Somit muss das Konzept den Versicherten näher gebracht und durch finanzielle Anreize begleitet werden. In Deutschland häufig anzutreffen ist der finanzielle Anreiz der Freistellung von der Quartalsgebühr bei Teilnahme an der hausarztzentrierten Versorgung. Es ist allerdings zu prüfen in wieweit finanzielle Anreize durch die durch das Konzept erzielten Kosteneinsparungen auch tatsächlich gedeckt werden.